Abdominoplastika – Bark më i sheshtë dhe më i tonifikuar
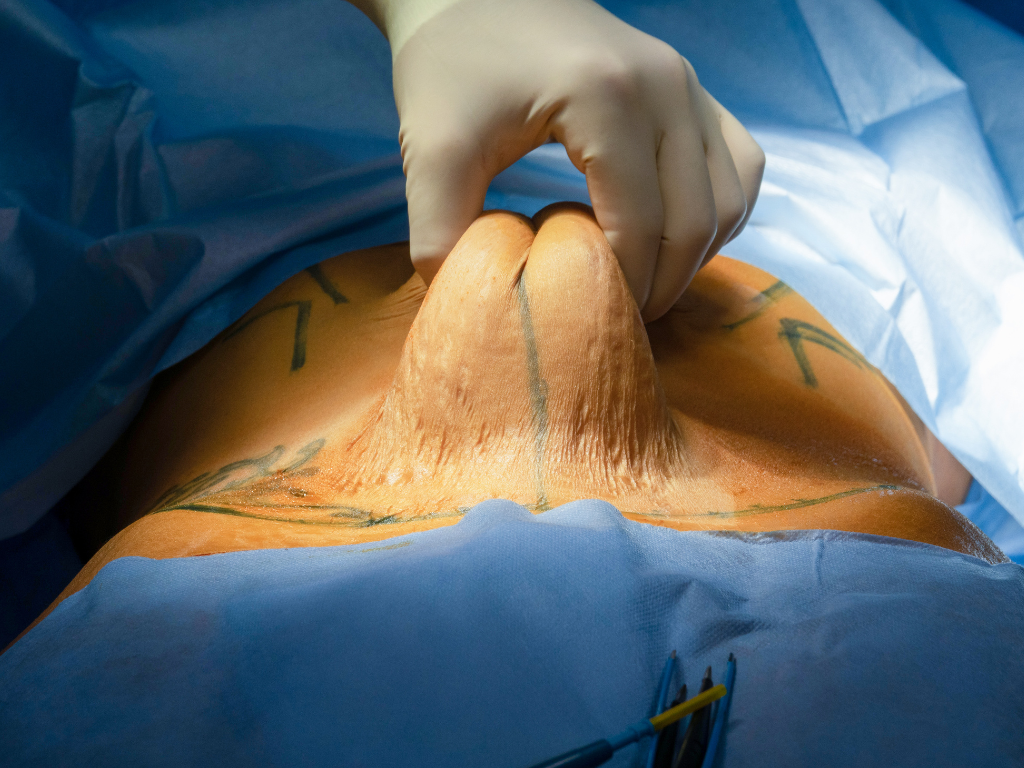
Abdominoplastika – Bark më i sheshtë dhe më i tonifikuar Çfarë është abdominoplastika? Abdominoplastika është një ndërhyrje kirurgjikale që ka për qëllim largimin e lëkurës dhe yndyrës së tepërt nga barku, si dhe forcimin e muskujve abdominalë. Kjo procedurë ndihmon në rikthimin e një siluete më harmonike, duke përmirësuar konturet e trupit dhe vetëbesimin e pacientit. Kush përfiton nga kjo ndërhyrje? Abdominoplastika është veçanërisht e dobishme për: Gratë pas shtatzanisë, ku lëkura dhe muskujt abdominalë mund të jenë të dobësuar. Persona që kanë humbur shumë peshë, të cilët kanë mbetur me lëkurë të tepërt në zonën e barkut. Individë me lëkurë të varur në zonën abdominale, që nuk mund të rregullohet vetëm me dietë dhe ushtrime fizike. Si realizohet operacioni? Operacioni kryhet nën anestezi të përgjithshme dhe zgjat 2-4 orë, në varësi të kompleksitetit të rastit. Kirurgu bën një prerje horizontale mbi pjesën pubike, largon lëkurën e tepërt dhe, në disa raste, forcon muskujt abdominalë. Pas operacionit, pacienti qëndron 1-2 ditë në spital për monitorim të sigurt. Koha e rikuperimit Rikuperimi pas abdominoplastikës kërkon pak kujdes: Kthimi në punë: pas 2 javësh për aktivitetet e lehta. Aktivitete fizike intensive: duhen shmangur për 4-6 javë. Enjtje dhe mavijosje: janë normale gjatë ditëve të para dhe zvogëlohen gradualisht. A mbeten shenja? Po, abdominoplastika lë një shenjë horizontale, por ajo vendoset në mënyrë strategjike, që të mund të mbulohet lehtësisht me rrobat e brendshme ose bikini. Sa zgjat rezultati? Rezultati është afatgjatë, nëse pacienti ruan peshën e shëndetshme dhe ndjek një stil jetese aktiv. Për shumë pacientë, abdominoplastika sjell një ndryshim të konsiderueshëm në pamjen fizike dhe vetëbesimin. Abdominoplastika është një procedurë efikase për të përmirësuar konturet e barkut dhe për të rikthyer një siluetë më të tonifikuar. Me kujdesin e duhur para dhe pas operacionit, rezultatet janë të dukshme dhe afatgjata. Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162
Rinoplastika – Gjithçka që duhet të dini
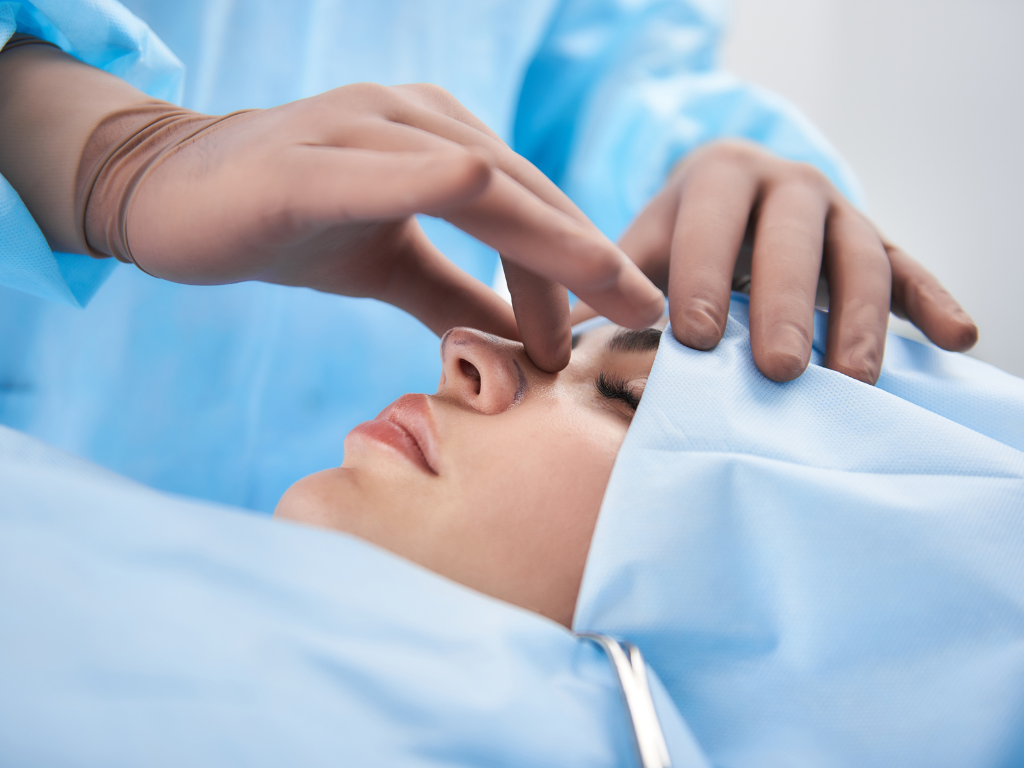
Rinoplastika – Gjithçka që duhet të dini Çfarë është rinoplastika? Rinoplastika është një ndërhyrje kirurgjikale e specializuar që ka për qëllim ndryshimin e formës, madhësisë ose strukturës së hundës. Ajo mund të kryhet si për arsye estetike, duke përmirësuar pamjen dhe harmoninë e fytyrës, ashtu edhe për arsye funksionale, duke lehtësuar frymëmarrjen tek pacientët që kanë devijim të septumit ose probleme të tjera anatomike. Kjo ndërhyrje është një nga më të kërkuarat në fushën e kirurgjisë plastike, pasi ofron rezultate afatgjata dhe mund të ketë një ndikim të madh në vetëbesimin dhe cilësinë e jetës së individit. Pse kryhet rinoplastika? Shkaqet për kryerjen e një rinoplastike ndryshojnë nga personi në person, por disa prej tyre janë: Korrigjimi estetik – për të rregulluar gunga, madhësinë e majës së hundës, asimetrinë ose formën e përgjithshme. Përmirësimi i funksionit të frymëmarrjes – kur ka devijim të septumit ose pengesa të tjera që e vështirësojnë frymëmarrjen. Trauma apo aksidente – rikuperimi i formës së hundës pas dëmtimeve. Pasiguri personale – kur pamja e hundës ndikon negativisht tek vetëbesimi i pacientit. Si zhvillohet ndërhyrja? Operacioni i rinoplastikës kryhet nën anestezi të përgjithshme dhe zakonisht zgjat 1 deri në 2 orë, në varësi të kompleksitetit të rastit. Gjatë ndërhyrjes, kirurgu modelon strukturën e kockës dhe kërcit për të arritur rezultatin e dëshiruar. Pas operacionit, pacienti qëndron një natë në spital nën kujdesin e stafit mjekësor, për t’u siguruar që gjithçka është në rregull dhe rikuperimi të fillojë i sigurt. Rikuperimi pas operacionit Procesi i rikuperimit ndryshon për çdo individ, por në përgjithësi kalon në këto faza: Ditët e para: ënjtje (edema) dhe mavijosje janë normale, sidomos rreth syve dhe hundës. Ato fillojnë të zvogëlohen gradualisht brenda 7-14 ditëve. Java e parë: shumica e pacientëve mund t’i kthehen aktiviteteve të lehta të përditshme pas një jave. 3-4 javë pas operacionit: duhet shmangur aktiviteti fizik intensiv dhe goditjet e mundshme në hundë. Pas disa muajsh: hunda merr një formë më natyrale, ndërsa rezultati final bëhet plotësisht i dukshëm pas 6 deri në 12 muaj. Rreziqet dhe efektet anësore Si çdo ndërhyrje kirurgjikale, edhe rinoplastika shoqërohet me disa rreziqe të mundshme. Efektet anësore më të zakonshme përfshijnë: Edemë (ënjtje), e cila është e pritshme dhe kalimtare. Gjakderdhje e lehtë gjatë ditëve të para. Infeksion (shumë i rrallë nëse ndiqen udhëzimet e mjekut). Rezultate jo plotësisht të kënaqshme estetikisht, që në disa raste mund të kërkojnë një ndërhyrje të dytë korrigjuese. Vështirësi të përkohshme në frymëmarrje, të cilat zakonisht zhduken me kalimin e kohës. Kur shihen rezultatet përfundimtare? Ndryshimet e para në pamje janë të dukshme pas disa javësh, kur ënjtja fillon të ulet. Megjithatë, rezultati përfundimtar shihet pas 6 deri në 12 muaj, kur hunda stabilizohet plotësisht në formën e re. Për kë është e përshtatshme rinoplastika? Kjo ndërhyrje rekomandohet për persona: Mbi 18 vjeç, kur struktura e kockave të fytyrës është zhvilluar plotësisht. Që kanë pritshmëri realiste për rezultatin. Që kërkojnë një përmirësim estetik ose funksional të hundës, pa pritur “perfeksion absolut”. Rinoplastika është një nga ndërhyrjet më efektive për të përmirësuar harmoninë e fytyrës dhe për të lehtësuar frymëmarrjen tek ata që kanë probleme funksionale. Me kujdesin e duhur para dhe pas operacionit, rezultatet janë afatgjata dhe shumë të kënaqshme. Nëse po mendoni të kryeni një rinoplastikë, është e rëndësishme të konsultoheni me një kirurg me përvojë, i cili do të vlerësojë rastin tuaj dhe do t’ju udhëheqë drejt zgjidhjes më të përshtatshme. Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162
Fuqizimi i gruas përmes edukimit

Ndërgjegjësimi për Shëndetin dhe Qasja në Kujdesin Shëndetësor Dita Ndërkombëtare e Gruas është një mundësi për të festuar forcën, qëndrueshmërinë dhe kontributet e grave në të gjithë botën. Megjithatë, ajo është gjithashtu një kujtesë për sfidat me të cilat gratë ende përballen, veçanërisht në lidhje me shëndetin. Mungesa e ndërgjegjësimit, keqkuptimet dhe barrierat për qasjen në kujdesin shëndetësor mund të ndalojnë gratë nga kërkimi i kujdesit të nevojshëm. Në spitalin tonë, besojmë në fuqizimin e grave me njohuri dhe burime për të marrë kontrollin e shëndetit të tyre. Nevoja për Edukim Shëndetësor: Edukimi shëndetësor luan një rol kritik në ndihmën që gratë të marrin vendime të informuara për mirëqenien e tyre. Shumë kushte shëndetësore mund të menaxhohen ose parandalohen përmes edukimit, por gratë shpesh nuk kanë qasje në informacion të besueshëm ose burime. Kjo mund të çojë në keqkuptime rreth shëndetit të tyre, vonesa në kërkimin e kujdesit dhe probleme shëndetësore të paparandalueshme. Disa fusha kyçe shëndetësore që kërkojnë më shumë ndërgjegjësim dhe edukim përfshijnë: • Shëndeti Riprodhues: Kuptimi i menstruacioneve, kontracepsionit, fertilitetit dhe menopauzës mund të ndihmojë gratë të marrin vendime të informuara për shëndetin e tyre riprodhues.• Shëndeti Mendor: Gratë janë më të prirura të përjetojnë ankth, depresion dhe probleme të tjera lidhur me shëndetin mendor, por shumë nuk kërkojnë trajtim për shkak të stigmatizimit ose mungesës së ndërgjegjësimit.• Konditat Kronike: Sëmundje të tilla si osteoporoza, artriti dhe diabeti janë më të zakonshme te gratë dhe edukimi mbi menaxhimin e këtyre kushteve mund të çojë në rezultate më të mira shëndetësore afatgjata. Heqja e Barrierave për Qasje në Kujdes: Qasja në kujdesin shëndetësor mbetet një barrierë e rëndësishme për shumë gra, veçanërisht në zonat e pasigurta ose rurale. Kufizimet financiare, normat kulturore dhe mungesa e ofruesve të kujdesit shëndetësor femra mund të pengojnë gratë të kërkojnë ndihmë mjekësore. Spitali ynë angazhohet për të adresuar këto barriera duke ofruar: • Opsione Kujdesi: Ne ofrojmë një gamë shërbimesh me çmime konkuruese për t’u siguruar që gratë të kenë mundësinë të marrin kujdesin që u nevojitet pa u shqetësuar për ngarkesën financiare.• Specialiste Femra: Sigurojmë që specialistet femra të jenë të disponueshme për të ofruar kujdes për shqetësimet e shëndetit të grave, nga gjinekologjia tek shëndeti mendor. Rëndësia e Mbështetjes nga Komuniteti: Gratë kanë nevojë për një sistem të fortë mbështetjeje, si brenda familjeve të tyre ashtu edhe në komunitet, për t’i inkurajuar ato të prioritizojnë shëndetin e tyre. Në spitalin tonë, synojmë të krijojmë një mjedis mbështetës ku gratë mund të ndihen komode për të diskutuar shqetësimet e shëndetit të tyre, kërkuar këshilla dhe marrë trajtim. Përfundim: Në këtë Ditë Ndërkombëtare të Gruas, bëjmë thirrje që të gjitha gratë të angazhohen për shëndetin e tyre duke kërkuar edukim dhe qasje në burime kujdesi shëndetësor. Në spitalin tonë, ne angazhohemi për të fuqizuar gratë të marrin kontrollin e mirëqenies së tyre duke ofruar edukim, mbështetje dhe qasje në kujdes shëndetësor cilësor. Bashkohuni me ne sot për të bërë zgjedhje të informuara për një të ardhme më të shëndetshme! Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162
Prioriteti për shëndetin e gruas

Rëndësia e kujdesit parandalues Për nder të Ditës Ndërkombëtare të Gruas, është e rëndësishme të njohim rolin e jashtëzakonshëm që gratë luajnë në shoqëri. Megjithatë, shpesh gratë i japin përparësi nevojave të të tjerëve para nevojave të tyre, duke çuar në neglizhimin e shëndetit të tyre personal. Kujdesi parandalues është thelbësor për gratë e të gjitha grupeve të moshës, duke siguruar jo vetëm jetë më të gjatë, por edhe një jetë me cilësi më të mirë dhe më pak probleme shëndetësore në të ardhmen. Në spitalin tonë, theksojmë rëndësinë e kontrollimeve shëndetësore për gratë, për të inkurajuar gratë që të marrin përgjegjësinë për mirëqenien e tyre. Roli i Kujdesit Parandalues në Shëndetin e Gruas: Kujdesi parandalues është themeli i ruajtjes së shëndetit të mirë. Ai përfshin masa proaktive, të tilla si kontrollime të rregullta, zgjedhje të shëndetshme të jetesës dhe vaksinime, që ndihmojnë gratë të parandalojnë probleme shëndetësore para se ato të ndodhin. Disa nga kontrollimet më të rëndësishme për gratë përfshijnë: • Kontrollimi i Kancerit të Gjirit: Mamografitë mund të ndihmojnë në zbulimin e hershëm të kancerit të gjirit, kur ai mund të trajtohet më lehtë.• Papanikolaou dhe Testimi i HPV: Kanceri i qafës së mitrës mund të parandalohet shpesh me kontrollime të rregullta, të cilat ndihmojnë në identifikimin e abnormaliteteve që mund të zhvillohen në kancer.• Kontrollimi i Tensionit të Gjakut dhe Kolesterolit: Sëmundjet kardiovaskulare janë shkaku kryesor i vdekjeve te gratë dhe monitorimi i rregullt i tensionit të gjakut dhe niveleve të kolesterolit mund të parandalojë komplikacione. Përfitimet e Zbulimit të Hershëm: Zbulimi i hershëm i sëmundjeve si kanceri i gjirit, kanceri i qafës së mitrës dhe sëmundjet e zemrës rrit ndjeshëm mundësitë për trajtime të suksesshme. Kur ato kapen në fazat e hershme, trajtimet shpesh janë më pak invazive, më efektive dhe kanë një shkallë më të lartë suksesi. Kjo thekson rëndësinë e mbajtjes së kontrollimeve dhe ekzaminimeve të rregullta. Si e mbështet YMC shëndetin e gruas: Në spitalin tonë ofrojmë një gamë të gjerë shërbimesh për shëndetin e gruas, përfshirë: • Kujdes të plotë gjinekologjik• Mamografi dhe ekzaminime të gjirit• Kontrollime për shëndetin e zemrës• Vlerësime të shëndetit hormonal Ne inkurajojmë të gjitha gratë që të dedikojnë kohë për shëndetin e tyre dhe të rezervojnë një takim sot. Kujdesi parandalues është një mjet i fuqishëm për të mbajtur shëndetin dhe cilësinë e jetës. Përfundim: Në këtë Ditë Ndërkombëtare të Gruas, ju inkurajojmë të merrni një moment për të prioritizuar shëndetin tuaj. Kujdesi për veten nuk është egoist, por është thelbësor. Kujdesi parandalues është një mjet i fuqishëm për të ruajtur mirëqenien dhe cilësinë e jetës. Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162
PCOS
Polycystic Ovary Syndrome Një sfidë shëndetësore për gratë dhe si të menaxhohet: Dita Ndërkombëtare e Gruas është një mundësi për të rritur ndërgjegjësimin mbi shëndetin e grave dhe për të diskutuar disa nga sfidat që ato përballen në jetën e përditshme. Një nga këto sfida është Polycystic Ovary Syndrome (PCOS), një çrregullim hormonal që ndikon në miliona gra anembanë botës. Ky çrregullim mund të ketë një ndikim të thellë në jetën e grave, duke shkaktuar simptoma të ndryshme dhe duke rritur rrezikun për sëmundje të tjera. Pavarësisht kësaj, me trajtimin e duhur dhe menaxhimin e simptomave, gratë mund të jetojnë një jetë të shëndetshme dhe aktive. Çfarë është Polycystic Ovary Syndrome (PCOS)?Polycystic Ovary Syndrome (PCOS) është një çrregullim i zakonshëm hormonal që ndikon te gratë në moshën riprodhuese. Ai karakterizohet nga një nivel i lartë i hormoneve mashkullore (androgjene) në trupin e gruas, i cili mund të shkaktojë probleme me ovulimin dhe zhvillimin e vezëve në vezore. Për shkak të kësaj, gratë që preken nga PCOS mund të përjetojnë cikle menstruale të parregullta, mungesë ovulacioni, akne dhe ndonjëherë edhe rritje të peshës ose të rritjes së flokëve në fytyrë dhe trup. Simptomat Kryesore të PCOS:Simptomat e PCOS mund të ndryshojnë nga gruaja në grua, por disa nga ato më të zakonshmet përfshijnë: Cikle Menstruale të Parregullta – Gratë me PCOS shpesh kanë cikle të pasakta, mund të humbasin periudhat ose t’i kenë ato shumë herë në vit. Probleme me Fertilitetin – Ndërprerja e ovulimit e bën më të vështirë për gratë që të mbesin shtatzënë. Përhapja e Flokëve – Gratë mund të vërejnë rritje të flokëve në fytyrë, bark dhe gjoks për shkak të niveleve të larta të hormoneve mashkullore. Akne dhe Lëkurë e Ndjeshme – PCOS mund të shkaktojë rritje të akneve dhe një lëkurë më të yndyrshme, veçanërisht në fytyrë dhe shpinë. Rritja e Peshës dhe Dështimi për të Humbur Peshë – Gratë me PCOS mund të përjetojnë shtim në peshë, veçanërisht në zonën e barkut dhe mund të kenë vështirësi për të humbur peshë. Humbja e Flokëve – Ndikimi i hormonit të lartë mashkullor mund të shkaktojë humbje të flokëve në kokë. Shkaqet dhe faktorët e rrezikut:Shkaqet e sakta të PCOS nuk janë plotësisht të kuptuara, por disa faktorë të mundshëm përfshijnë: Gjenetika – Nëse dikush në familjen tuaj ka pasur PCOS, mund të keni më shumë mundësi të zhvilloni këtë gjendje. Hormonet – Nivelet e larta të androgjenëve dhe insulinës mund të shkaktojnë çrregullime hormonale, duke kontribuar në zhvillimin e simptomave të PCOS. Trajtimi i PCOS:Trajtimi i PCOS është i ndryshëm dhe varet nga simptomat. Edhe pse nuk ka një kurë përfundimtare për PCOS, ka shumë mundësi për menaxhimin e simptomave dhe përmirësimin e cilësisë së jetës. Disa mundësi trajtimi përfshijnë: Mjekim për Rregullimin e Cikleve Menstruale – Përdorimi i pilulave kontraceptive mund të ndihmojë në rregullimin e cikleve menstruale dhe zvogëlimin e simptomave si aknet dhe rritja e flokëve. Medikamente për Rritjen e Fertilitetit – Përdorimi i medikamenteve si klomifen dhe metformina mund të ndihmojnë gratë që përpiqen të mbesin shtatzënë duke stimuluar ovulimin. Menaxhimi i Peshës – Pjesëmarrja në aktivitete fizike dhe një dietë e shëndetshme mund të ndihmojë në ruajtjen e një peshe të shëndetshme dhe kontrollimin e niveleve të insulinës. Trajtimi i Akneve dhe Rritja e Flokëve – Medikamentet si spironolaktoni mund të ndihmojnë në reduktimin e rritjes së flokëve dhe përmirësimin e gjendjes së lëkurës. Përmirësimi i Shëndetit Mendor – Gratë me PCOS mund të përjetojnë ankth dhe depresion për shkak të simptomave fizike dhe ndikimit të mundshëm në fertilitet. Këshillimi dhe mbështetja psikologjike mund të jenë të dobishme për t’u përballur me këto sfida. Gratë që kanë PCOS duhet të angazhohen në kujdesin e rregullt shëndetësor për të menaxhuar simptomat dhe për të parandaluar zhvillimin e komplikacioneve afatgjata. Kontrolli i niveleve të sheqerit në gjak dhe monitorimi i shëndetit kardiovaskular janë të rëndësishme për të parandaluar komplikacione të mundshme si diabeti dhe sëmundjet e zemrës. Polycystic Ovary Syndrome (PCOS) është një çrregullim i zakonshëm që mund të ketë ndikim të rëndësishëm në jetën e grave. Megjithatë, me trajtimin e duhur dhe mbështetje shëndetësore, gratë mund të menaxhojnë simptomat dhe të jetojnë një jetë të shëndetshme dhe plotësuese. Në spitalin tonë, jemi të përkushtuar të ofrojmë mundësi të gjera trajtimi dhe mbështetje për gratë që vuajnë nga PCOS. Në këtë Ditë Ndërkombëtare të Gruas, është e rëndësishme që gratë të informohen dhe të kërkojnë kujdesin e nevojshëm për shëndetin e tyre. Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162
Osteoporoza
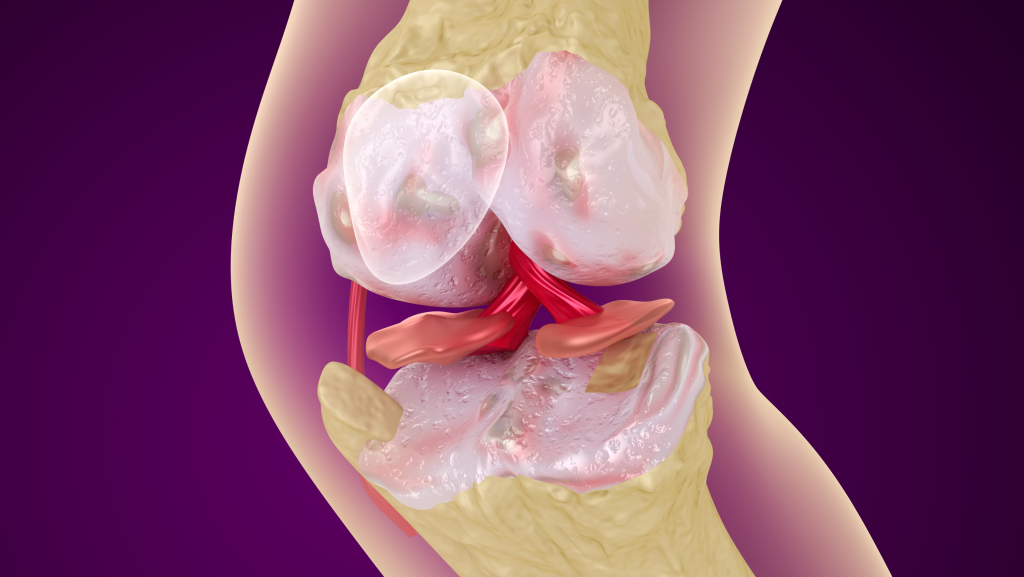
Çfarë është Osteoporoza ? Osteoporoza është një gjendje mjekësore ku kockat humbasin densitetin dhe forca e tyre zvogëlohet, duke i bërë ato më të brishta dhe më të ndjeshme ndaj frakturave. Ky problem përbën një sfidë serioze për shëndetin kockor, sidomos me rritjen e moshës. Shkaqet dhe Faktorët e Rrezikut Faktorët e rrezikut të pandryshueshëm: Mosha: Rreziku rritet me kalimin e viteve. Gjinia: Gratë janë më të predispozuara për shkak të ndryshimeve hormonale pas menopauzës. Historia familjare: Një histori familjare me osteoporozë rrit rrezikun. Faktorët e rrezikut të ndryshueshëm: Dieta e dobët: Mungesa e kalciumit dhe vitaminës D. Stili i jetesës sedentare: Mungesa e aktivitetit fizik dëmton forcën e kockave. Pirja e duhanit dhe alkoolit: Reduktojnë densitetin e kockave. Medikamentet: Disa ilaçe, si kortikosteroidet, mund të dëmtojnë kockat. Simptomat e Osteoporozës Osteoporoza shpesh zhvillohet në mënyrë të heshtur pa shenja të dukshme. Megjithatë, simptomat mund të përfshijnë: Fraktura të lehtë të kockave, për shembull pas një rrëzimi të lehtë. Ulje të gjatësisë trupore me kalimin e kohës. Dhimbje në shpinë për shkak të frakturave në vertebra. Postura e përkulur (kifoza). Diagnoza e Osteoporozës Diagnoza bëhet përmes testeve specifike si: Matja e densitetit të kockave (DXA): Test që mat densitetin mineral të kockave. Analizat e gjakut dhe urinës: Vlerësimi i niveleve të kalciumit dhe vitaminës D. Trajtimi i Osteoporozës Trajtimi synon të ndalojë humbjen e mëtejshme të kockave, të forcojë ato ekzistuese dhe të reduktojë rrezikun e frakturave. Metodat përfshijnë: Terapia medikamentoze: Bisfosfonatet: Ilaçe që ngadalësojnë humbjen e densitetit të kockave. Denosumabi: Terapi injektabile që forcon kockat. Hormonet: Terapia hormonale ndihmon te gratë pas menopauzës. Ushqimi dhe suplementet: Rritja e konsumit të kalciumit dhe vitaminës D përmes produkteve të bulmetit dhe peshkut. Aktiviteti fizik: Ushtrime me peshë si ecja, vrapimi ose ngritja e peshave ndihmojnë në forcimin e kockave. Ndryshimet e stilit të jetesës: Shmangni alkoolin dhe duhanin. Sigurojeni mjedisin e shtëpisë për të shmangur rrëzimet. Parandalimi i Osteoporozës Parandalimi është më i mirë se trajtimi! Disa hapa për të mbrojtur shëndetin e kockave janë: Dietë e balancuar që përmban ushqime të pasura me kalcium dhe vitaminë D. Aktivitet i rregullt fizik që stimulon kockat, si ecja ose yoga. Kontrolli i hershëm, sidomos për gratë pas menopauzës dhe individët me faktorë të lartë rreziku. Osteoporoza është një gjendje e zakonshme, por ajo mund të menaxhohet dhe parandalohet me kujdesin e duhur. Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162
Epilepsia
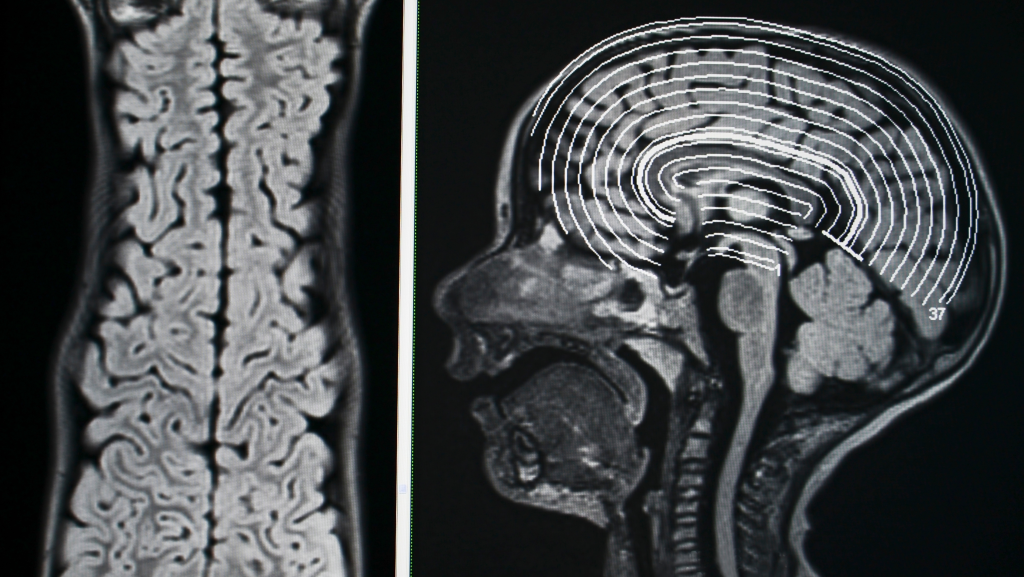
Çfarë është Epilepsia? Epilepsia është një grup çrregullimesh neurologjike që karakterizohet nga kriza të përsëritura dhe të paprovokuara. Ajo mund të prekë njerëz të çdo moshe, gjinie apo etnie, ndërsa shkaqet shpesh janë të ndryshme, dhe në disa raste, të panjohura. Shkaqet Kryesore të Epilepsisë Epilepsia mund të shkaktohet nga faktorë të shumtë, të cilët përfshijnë: Dëmtime të trurit Trauma në kokë nga aksidente ose lëndime. Goditje cerebrale, përfshirë hemorragji dhe ishemi. Sëmundje neurologjike Infeksione të trurit, si meningjiti ose encefaliti. Tumore në tru. Faktorët gjenetikë Mutacione të veçanta që lidhen me format e trashëgueshme të epilepsisë. Çrregullime të zhvillimit Autizmi dhe çrregullimet e tjera të zhvillimit. Shkaqe të tjera Mungesa e oksigjenit gjatë lindjes. Konsumimi i substancave toksike apo abstinenca nga droga dhe alkooli. Llojet e Krizave Epileptike Krizat epileptike ndahen në dy kategori kryesore: Krizat Fokale (Partial Seizures) Fillojnë në një pjesë të trurit dhe shkaktojnë simptoma si ndjesi të pazakonta, konfuzion, apo lëvizje të pakontrolluara. Krizat Gjeneralizuara Përfshijnë të gjithë trurin dhe shpesh shoqërohen me humbje vetëdijeje. Lloje të zakonshme përfshijnë: Krizat tonik-klonike: Dridhje dhe ngurtësim të trupit. Krizat absencë: Shkëputje të shkurtër nga realiteti. Krizat mioklonike: Dridhje të papritura të muskujve. Simptomat Kryesore të Epilepsisë Epilepsia shfaqet me një sërë simptomash që përfshijnë: Humbje të papritur të vetëdijes. Dridhje të pakontrolluara. Shkëputje ose konfuzion të përkohshëm. Ndjesi të pazakonta (aura) si tinguj apo aroma të çuditshme. Diagnoza e Epilepsisë Diagnostikimi i epilepsisë bëhet nga një neurolog dhe përfshin: Historia mjekësore dhe përshkrimi i krizave. Elektroencefalograma (EEG) për regjistrimin e aktivitetit elektrik në tru. Teste imazherike, si MRI apo CT, për të zbuluar dëmtime. Analiza gjaku për të përjashtuar shkaqet metabolike ose infeksionet. Trajtimi i Epilepsisë Edhe pse nuk ka kurë të plotë, trajtimi mund të menaxhojë gjendjen me sukses. Opsionet kryesore përfshijnë: Medikamente antiepileptike (AED) Parandalojnë krizat kur merren sipas udhëzimeve mjekësore. Kirurgjia Në raste të veçanta, hiqet pjesa e trurit që shkakton krizat. Stimulimi i Nervit Vagus (VNS) Një pajisje që ndihmon në kontrollin e krizave. Ndryshimet në stilin e jetesës Shmangia e stresit dhe lodhjes, si dhe mbajtja e një diete ketogjenike kur është e nevojshme. Menaxhimi i Përditshëm Monitorimi i krizave: Mbajtja e një ditari për të identifikuar shkaktarët. Ndihma e parë: Sigurimi i një ambienti të sigurt gjatë krizave. Mbështetja psikologjike: Konsultimi me një psikolog për përballimin e sfidave emocionale. Parandalimi i Komplikimeve Respektimi i terapive të përshkruara nga mjeku. Shmangia e aktiviteteve të rrezikshme, si notimi pa mbikëqyrje. Mbështetja nga komunitetet dhe grupet për epilepsinë. Përfundim Epilepsia, pavarësisht sfidave që mund të sjellë, është një gjendje e menaxhueshme. Të kuptuarit e saj dhe mbështetja e vazhdueshme nga mjekët dhe familja janë thelbësore për një jetë të shëndetshme dhe produktive. Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162
Sindroma e Zorrëve të Irrituara

Çfarë është Sindroma e Zorrëve të Irrituara? Sindroma e Zorrëve të Irrituara (IBS) është një nga çrregullimet më të zakonshme të zorrëve, që prek miliona njerëz në mbarë botën. Edhe pse nuk është një gjendje kërcënuese për jetën, simptomat e saj mund të jenë sfiduese dhe ndikojnë ndjeshëm në cilësinë e jetës së individëve. Në këtë blog, do të shqyrtojmë se çfarë është IBS, simptomat kryesore, shkaqet, dhe mënyrat për ta menaxhuar. Çfarë e shkakton IBS? IBS është një çrregullim funksional i zorrëve, që do të thotë se nuk ka një problem strukturor të dukshëm, por lidhet me mosfunksionim të sistemit tretës. Faktorët kryesorë përfshijnë: Ndryshimet në lëvizshmërinë e zorrëve: Lëvizje të shpejta ose të ngadalta, që shkaktojnë diarre ose kapsllëk. Ndjeshmëri e lartë e zorrëve: Dhimbje më e theksuar për shkak të përpunimit të ndryshëm të sinjaleve nga truri dhe sistemi nervor. Stresi dhe ankthi: Faktorë psikologjikë që ndikojnë negativisht në lidhjen tru-zorrë. Ndryshimet në mikrobiomën e zorrëve: Një ekuilibër i dobët i baktereve të dobishme në zorrë. Simptomat kryesore të IBS Simptomat e IBS ndryshojnë nga një person te tjetri, por disa nga më të zakonshmet përfshijnë: Dhimbje ose ngërçe abdominale: Zakonisht lehtësohen pas defekimit. Fryrje dhe gazra: Ndjesi fryrjeje pas ngrënies. Ndryshime në lëvizjet e zorrëve: Alternim mes diarresë dhe kapsllëkut. Ndjenja e defekimit të paplotë: Pas shkuarjes në tualet. Mukus në jashtëqitje: Shenjë e zakonshme te disa individë. Si diagnostikohet IBS? Diagnoza e IBS përjashton sëmundje të tjera të zorrëve. Procesi diagnostik përfshin: Historia mjekësore dhe simptomat: Për të identifikuar modelet dhe faktorët shkaktarë. Analiza të gjakut dhe jashtëqitjeve: Për të përjashtuar intolerancat ushqimore ose infeksionet. Endoskopia ose kolonoskopia: Në raste të rënda ose simptoma të pazakonta. Opsionet e trajtimit për IBS Menaxhimi i IBS kërkon një qasje të kombinuar përmes ndryshimeve në stilin e jetës, dietës, dhe ndonjëherë ilaçeve: Ndryshimet në dietë Provo dietën FODMAP të ulët për të reduktuar simptomat. Rrit gradualisht fibrat nëse vuani nga kapsllëku. Shmangni shkaktarët e zakonshëm si kafeina dhe ushqimet pikante. Menaxhimi i stresit Praktika të relaksimit si meditimi, yoga, dhe frymëmarrja e thellë. Terapia kognitive-bihejviorale (CBT) për të menaxhuar stresin emocional. Ilaçet dhe suplementet Antispasmodikë për të lehtësuar dhimbjen. Probiotikë për të përmirësuar mikrobiomën e zorrëve. Ilaçe specifike për kapsllëkun ose diarresë. Si të jetoni me IBS? Përmirësimi i cilësisë së jetës është i mundur me menaxhimin e duhur. Mbani një ditar ushqimor për të identifikuar shkaktarët, ushqehuni rregullisht, dhe qëndroni të hidratuar. Përfundim Sindroma e Zorrëve të Irrituara mund të jetë sfiduese, por me mbështetjen e duhur mjekësore dhe një qasje të integruar për menaxhim, shumica e pacientëve mund të jetojnë një jetë të plotë dhe aktive. Nëse mendoni se vuani nga IBS, këshillohuni me një specialist për të krijuar një plan të personalizuar trajtimi. Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162
Anemia
Çfarë është Anemia? Anemia është një gjendje mjekësore që ndodh kur trupi juaj nuk ka mjaftueshëm qeliza të kuqe të gjakut ose hemoglobinë për të transportuar oksigjenin në inde. Kjo mund të shkaktojë lodhje, dobësi dhe simptoma të tjera që ndikojnë cilësinë e jetës. Anemia është një nga problemet shëndetësore më të zakonshme në botë dhe prek njerëz të të gjitha moshave dhe gjinive. Shkaqet Kryesore të Anemisë Anemia mund të ketë disa shkaqe dhe lloje të ndryshme. Disa nga faktorët kryesorë përfshijnë: Mungesa e Hekurit (Anemia e Mungesës së Hekurit): Shkaktuar nga dieta e varfër me hekur, humbja e gjakut (p.sh., gjatë ciklit menstrual të rëndë ose gjakderdhjes gastrointestinale) ose përthithja e dobët e hekurit. Mungesa e Vitaminës B12 dhe Acidit Folik: Këto lëndë ushqyese janë thelbësore për prodhimin e qelizave të kuqe të gjakut. Mungesa e tyre mund të shkaktojë anemi megaloblastike. Sëmundjet Kronike: Gjendje si diabeti, sëmundjet e veshkave ose inflamacionet kronike që pengojnë prodhimin e qelizave të kuqe të gjakut. Anemia Hemolitike: Shkatërrimi i qelizave të kuqe më shpejt sesa ato mund të prodhohen nga sistemi imunitar ose faktorë të tjerë. Çrregullimet Gjenetike: Sëmundje si anemia drepanocitare dhe talasemia që ndikojnë në formën dhe funksionin e qelizave të kuqe. Humbja e Madhe e Gjakut: Trauma, kirurgjia ose cikli menstrual i rëndë mund të shkaktojnë këtë gjendje. Rastet e Malabsorbimit: Gjendje si Crohn dhe celiakia pengojnë përthithjen e lëndëve ushqyese. Simptomat e Anemisë Simptomat ndryshojnë në varësi të llojit dhe ashpërsisë së anemisë. Disa nga më të zakonshmet janë: Lodhje dhe dobësi Zverdhje e lëkurës dhe mukozave Marramendje ose ndjenja e të fikëtit Vështirësi në frymëmarrje, veçanërisht gjatë aktivitetit fizik Rrahje të shpejta ose të parregullta të zemrës Dhimbje koke dhe përqendrim i ulët Ftohtësi në duar dhe këmbë Thonj të dobët dhe humbje e flokëve Kujdes: Nëse përjetoni këto simptoma për një periudhë të zgjatur, konsultohuni me një mjek për të përcaktuar shkakun dhe trajtimin e duhur. Diagnoza e Anemisë Diagnoza bëhet përmes: Analizës së gjakut (Hemograma): Vlerëson nivelin e hemoglobinës dhe qelizave të kuqe. Teste laboratorike: Mat nivelet e hekurit, vitaminës B12 dhe acidit folik. Elektroforeza e hemoglobinës: Për diagnostikimin e talasemisë dhe çrregullimeve gjenetike. Testi Coombs: Identifikon anemitë hemolitike autoimune. Trajtimi i Anemisë Trajtimi përcaktohet nga shkaku i anemisë: Mungesa e Hekurit: Shtesa të hekurit dhe përfshirja e ushqimeve si mishi i kuq, spinaqi dhe drithërat e fortifikuara. Mungesa e Vitaminës B12 dhe Acidit Folik: Shtesa orale ose injeksione të vitaminës B12 dhe acidit folik. Ushqimet si vezët dhe bulmeti ndihmojnë gjithashtu. Anemia nga Sëmundjet Kronike: Trajtimi i sëmundjes themelore; në raste të rënda, transfuzione gjaku ose injeksione të eritropoetinës. Anemia Hemolitike ose Çrregullimet Gjenetike: Mund të kërkojnë transfuzione gjaku, ilaçe imunosupresore ose transplanti të palcës kockore. Parandalimi i Anemisë Përfshini ushqime të pasura me hekur, vitaminë B12 dhe acid folik në dietë. Përdorni shtesa ushqimore kur është e nevojshme, veçanërisht gjatë shtatzënisë ose kur ka faktorë rreziku. Mbani një stil jete të shëndetshëm dhe bëni kontrolle të rregullta mjekësore. Përfundim Anemia është një gjendje që mund të ndikojë ndjeshëm në cilësinë e jetës. Megjithatë, me diagnozë të hershme dhe trajtim të duhur, është e menaxhueshme dhe mund të parandalohet. Kujdesuni për shëndetin tuaj dhe mos neglizhoni shenjat e anemisë. Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162
Pankreatiti

Çfarë është Pankreatiti? Pankreatiti është një gjendje inflamatore e pankreasit, një organ i vogël, por jetik, që ndodhet pas stomakut dhe luan një rol të rëndësishëm në tretje dhe rregullimin e sheqerit në gjak. Inflamacioni mund të shfaqet në forma akute, kronike ose autoimune dhe ndonjëherë mund të çojë në komplikacione serioze. Llojet e Pankreatitit 1. Pankreatiti Akut Shfaqet papritur dhe zgjat për disa ditë. Në shumicën e rasteve është i lehtë, por mund të bëhet kërcënues për jetën në raste të rënda. 2. Pankreatiti Kronik Zhvillohet si rezultat i inflamacionit të përsëritur, duke shkaktuar dëmtime të përhershme. Shpesh lidhet me konsum të zgjatur të alkoolit. 3. Pankreatiti Autoimun Një formë e rrallë që shkaktohet nga sistemi imunitar. Trajtohet kryesisht me kortikosteroide. Shkaqet Kryesore të Pankreatitit Gurët në tëmth: Bllokojnë kanalin pankreatik dhe shkaktojnë inflamacion. Konsumi i tepruar i alkoolit: Shkaktar i zakonshëm i formave akute dhe kronike. Medikamentet: Disa ilaçe mund të shkaktojnë efekte anësore që prekin pankreasin. Infeksionet dhe traumat abdominale: Dëmtimet fizike ose infeksionet virale mund të shkaktojnë inflamacion. Faktorët gjenetikë: Disa forma lidhen me çrregullime trashëguese si fibroza cistike. Simptomat e Pankreatitit Dhimbje e fortë abdominale që përhapet drejt shpinës. Të përziera dhe të vjella, sidomos pas ngrënies. Humbje e oreksit dhe pesha trupore. Ethe dhe dobësi e përgjithshme. Jashtëqitje yndyrore dhe të zbehtë për shkak të mungesës së enzimave tretëse. Diagnoza e Pankreatitit Diagnoza bëhet përmes: Testeve të gjakut: Matje e niveleve të lipazës dhe amilazës. Ekografisë, ultrasonografisë dhe MRI-së: Për të vlerësuar inflamacionin ose dëmtimin e pankreasit. Endoskopisë: Për të identifikuar gurët në tëmth ose probleme të kanaleve pankreatike. Trajtimi i Pankreatitit 1. Pankreatiti Akut Hidratim intravenoz dhe kontroll i dhimbjes. Trajtim për gurët në tëmth nëse janë shkaktar. Dietë e lehtë për pankreasin deri në përmirësim. 2. Pankreatiti Kronik Përdorimi i enzimave tretëse për tretje më të mirë. Menaxhim i dhimbjes me medikamente ose bllokada nervore. Ndryshime në stilin e jetesës, duke shmangur alkoolin dhe ushqimet e rënda. 3. Pankreatiti Autoimun Kortikosteroide për të kontrolluar inflamacionin dhe dëmtimet. Parandalimi i Pankreatitit Shmangia e alkoolit dhe duhanit: Faktorët kryesorë të rrezikut. Kontrolli i gurëve në tëmth: Trajtimi i tyre parandalon pankreatitin akut. Ushqyerja e shëndetshme: Dietë e pasur me fibra dhe me pak yndyrna. Kontrolli i nivelit të kolesterolit dhe triglicerideve: Për të mbrojtur pankreasin. Përfundim Pankreatiti është një gjendje serioze që kërkon kujdes të hershëm dhe trajtim të specializuar. Nëse përjetoni dhimbje të forta abdominale ose simptoma të tjera, kontaktoni menjëherë mjekun tuaj. Kujdesi i shpejtë është çelësi për një shërim të suksesshëm dhe për të ruajtur shëndetin e pankreasit. Së bashku për një të ardhme të shëndetshme! Rezervo konsultën tënde me mjekun specialist tani! Stafi Your Medical Clinic mundëson për të gjithë pacientët shërbim mjekësor të specializuar në standardet më të larta. (+355) 69 627 7162

